Аутоиммунная тромбоцитопения мкб 10. Иммунная тромбоцитопения у детей. Беременность и недомогание: симптомы
КОД ПО МКБ-10
АНЕМИЯ ФАНКОНИ
АНЕМИЯ ДАЙМОНДА-БЛЕКФЕНА КОД ПО МКБ-10
КОД ПО МКБ-10
D61. Другие апластические анемии. Виды АА:
Врождённые [анемия Фанкони (АФ), анемия Даймонда-Блекфена (АДБ), врождённый дискератоз, анемия Швахмана-Даймонда-Оски, амегакариоци- тарная тромбоцитопения];
Приобретённые (идиопатические, вызванные вирусами, лекарствами или химическими веществами).
АА встречают с частотой 1-2 случая на 1 ООО ООО населения в год и считают редкими болезнями крови. Приобретённые АА развиваются с частотой 0,2-0,6 случая на 100 000 детей в год. Среднегодовой показатель заболеваемости АА у детей в период с 1979 по 1992 г. в Республике Беларусь - 0,43±0,04 на 100 000 детей. Разницы в показателе заболеваемости АА у детей до катастрофы на Чернобыльской АЭС и после не получено.
АДБ описана под многими названиями; парциальная красноклеточная аплазия, врождённая гипопластическая анемия, истинная эритроцитарная анемия, первичная красноклеточная болезнь, эритрогенезис имперфекта. Заболевание редкое, L.K. Diamond и соавт. в 60-е гг. XX в. описали всего 30 случаев этой болезни, к настоящему времени описано более 400 случаев.
Длительное время считали, что заболеваемость АДБ составляет 1 случай на 1 000 000 живых новорождённых. В 1992 г. L. Wranne сообщил о более высокой заболеваемости - 10 случаев на 1 000 000 новорождённых. Показатель заболеваемости АДБ по данным французского и английского регистров составляет 5-7 случаев на 1 000 000 живых новорождённых. Соотношение по полу почти одинаково. Более 75% случаев АДБ - спорадические; 25% семейный характер, причём в некоторых семьях зарегистрировано несколько больных. Регистр больных АДБ США и Канады включает 264 больных в возрасте от 10 мес до 44 лет.
D61.0. Конституциональная апластическая анемия.
АФ - редкое аутосомно-рецессивное заболевание, характеризующееся множественными врождёнными физическими аномалиями, прогрессирующей костномозговой недостаточностью и предрасположенностью к развитию злокачественных новообразований. Заболеваемость АФ - 1 случай на 360 000-3 ООО ООО населения. Заболевание распространено среди всех национальностей и этнических групп. Минимальный возраст проявления клинических признаков - период новорождённое™, максимальный - 48 лет. В регистре больных АФ НИИ детской гематологии МЗ РФ зафиксированы данные 69 больных. Средний возраст манифестации заболевания - 7 лет (2,5-12,5 лет). Выявлено 5 семейных случаев.
ГЕМОРРАГИЧЕСКИЕ ЗАБОЛЕВАНИЯ Пурпура и другие геморрагические состояния
D69.3. Идиопатическая тромбоцитопеническая пурпура.
Идиопатическая тромбоцитопеническая пурпура (ИТП), по мнению многих гематологов,- часто встречаемое геморрагическое заболевание. Однако в единственном в нашей стране исследовании показано, что показатель заболеваемости ИТП составляет в Челябинской области 3,82±1,38 случая на 100 000 детей в год и не имеет тенденции роста.
Идиопатическая тромбоцитопеническая пурпура (ИТП)
— заболевание неясной этиологии, характеризующееся развитием тромбоцитопении и геморрагического синдрома. Чаще всего разрушение тромбоцитов обусловлено аутоиммунным процессом, спровоцированным каким - либо инфекционным агентом или приёмом ЛС. Преобладающий возраст
— до 14 лет. Преобладающий пол
— женский.
Код по международной классификации болезней МКБ-10:
- D69.3
Причины
Генетические аспекты
. Описана наследственная пурпура тромбоцитопеническая аутоиммунная идиопатическая (188030, Â), проявляющаяся геморрагическим синдромом, тромбоцитопенией, наличием АТ к тромбоцитам.
Классификация
. По течению: острое (менее 6 мес), хроническое (более 6 мес) . Периоды заболевания.. Период обострения (криз) .. Клиническая ремиссия.. Клинико - гематологическая ремиссия. По клинической картине.. Сухая (изолированные кожные проявления) .. Влажная (присоединение кровотечений из слизистых оболочек).
Клиническая картина
. Острое начало с геморрагического синдрома. Возможно повышение температуры тела до субфебрильных значений.
. Состояние больного часто существенно не меняется.
. Петехиально - экхимозная сыпь, локализованная на ягодицах, внутренней поверхности бёдер, груди, лице.
. Положительный симптом щипка возможен и в стадии клинической ремиссии.
. Кровотечения из слизистых оболочек. Наиболее часто возникает интенсивное носовое кровотечение; у девочек пубертатного возраста — маточные кровотечения.
. Внутренние кровотечения в ЖКТ, ЦНС наблюдают крайне редко.
Лабораторные исследования
. ОАК: постгеморрагическая анемия, тромбоцитопения. ОАМ — возможна гематурия при почечном кровотечении. Иммунограмма: увеличение содержания ЦИК. Миелограмма: «раздражение» мегакариоцитарного ростка, появление «недеятельных» мегакариоцитов.
Лечение
ЛЕЧЕНИЕ
Режим
постельный при выраженной тромбоцитопении.
Диета
с исключением облигатных аллергенов.
Лекарственная терапия
. При кровотечениях — этамзилат, аминокапроновая кислота, карбазохром, гемостатические средства для местного применения, при интенсивных носовых кровотечениях — тампонада носа. При маточных кровотечениях — окситоцин (по назначению гинеколога).
. Антигистаминные препараты.
. Витамин В15, элеутерококк.
. ГК, например преднизолон.. Показания — влажная форма ИТП, обильные кожные проявления на лице, волосистой части головы при содержании тромбоцитов менее 0,051012/л.. Назначают курсами по 2-3 мг/кг/сут в течение 5-7 дней с перерывами в 5-7 дней.. Показание к отмене — клинико - гематологическая ремиссия к первому дню следующего курса.. При сохранении тромбоцитопении и отсутствии геморрагического синдрома терапию прекращают после 4-5 курсов.
. Инозин; оротовая кислота, калиевая соль; липоевая кислота.
. Иммунодепрессивная терапия — эффективность сомнительна.
. Альтернативные препараты. Препараты рекомбинантного ИФН при хроническом течении.. Индукция: 3 млн ЕД/м2 3 р/нед. Длительность курса зависит от «ответа» (срока восстановления и содержания тромбоцитов) .. Поддерживающая терапия в течение 12 нед.
. Внутривенные инфузии IgG — новый и эффективный метод, способствующий увеличению числа тромбоцитов при остром приступе. АТ блокируют Fс - рецепторы фагоцитов, играющих важную роль в антитромбоцитарных цитотоксических реакциях; этот способ приобрёл популярность в качестве предоперационной подготовки у больных ИТП, требующих хирургического вмешательства. Новый метод терапии рефрактерной ИТП, давший обнадёживающие предварительные результаты, — плазмаферез через колонку с протеинами стафилококков.
Оперативное лечение. Спленэктомия показана при хронической форме с тяжёлыми кровотечениями при безуспешной консервативной терапии. Излечение при спленэктомии происходит не всегда. Окклюзия сосудов селезёнки.
Наблюдение.
В стадии клинической ремиссии — контроль содержания тромбоцитов 1 р/мес. При длительности клинико - гематологической ремиссии более 5 лет пациента снимают с учёта.
Рекомендации
. Наблюдение гематологом по месту жительства. Противопоказаны физиотерапевтическое лечение, инсоляция. Противопоказано применение ацетилсалициловой кислоты, карбенициллина. Профилактика кровотечений — фитотерапия (настои ромашки, крапивы, шиповника) курсами 15 дней каждые 3 мес. Следует исключить занятия физкультурой и спортом. Оформление инвалидности при стойкой хронизации заболевания.
Осложнения
. Кровоизлияния в ЦНС. Выраженная постгеморрагическая анемия.
Течение и прогноз
. У большинства больных (80-90%) происходит самоизлечение в течение 1-6 мес. При хронизации процесса схема лечения преднизолоном аналогична. Смертности при ИТП менее 1%. Причины смерти
— кровоизлияния в ЦНС, тяжёлая постгеморрагическая анемия.
Сокращение.
ИТП — идиопатическая тромбоцитопеническая пурпура
МКБ-10. D69.3 Идиопатическая тромбоцитопеническая пурпура
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Идиопатическая тромбоцитопеническая пурпура (D69.3)
Онкология детская, Педиатрия
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «29» ноября 2016 года
Протокол № 16
Имунная тромбоцитопения
- аутоиммунное заболевание, характеризующееся изолированной тромбоцитопенией (меньше 100 000/мкл) при неизменном/овышенном количестве мегакариоцитов в костном мозге и присутствием на поверхности кровяных пластинок и в плазме больных антитромбоцитарных антител, обычно воздействующими на мембранных гликопротеиновых комплексах IIb/IIIa и/или GPIb/IX, что приводит к разрушению тромбоцитов клетками системы фагоцитирующих мононуклеаров, проявляющееся геморрагическим синдромом.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| D69.3 | иммунная тромбоцитопения | - | - |
Дата разработки протокола: 2016 год.
Пользователи протокола: ВОП, терапевты, кардиологи, гематологи, педиатры, онкологи.
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
American Society of Hematology, 2013
:
По течению:
· впервые выявленная - длительность до 3 месяцев;
· персистирующая (затяжная) ИТП - длительность 3-12 месяцев;
· хроническая ИТП - длительность более 12 месяцев.
По степени тяжести геморрагического синдрома :
· тяжелая - пациенты с клинически значимой кровоточивостью не зависимо от уровня тромбоцитов. Случаи, сопровождавшиеся симптомами кровотечения в дебюте заболевания, потребовавшие инициации терапии, или случаи возобновления кровотечений с потребностью в дополнительных терапевтических пособиях разными препаратами, повышающими число тромбоцитов, или в увеличении дозировки используемых лекарственных средств.
· рефрактерная - невозможность получения ответа или полного ответа (тромбоциты менее 30х109/л) на терапию после спленэктомии; потеря ответа после спленэктомии и необходимость медикаментозного лечения с целью минимизации клинически значимых кровотечений. При этом обязательно повторное обследование для исключения других причин тромбоцитопении и подтверждения диагноза ИТП. В основном встречается у взрослых.
По стадиям ; Standardization of ITP, Sept 2006 IMBACH]:

Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии: NB! Первичная иммунная тромбоцитопения диагностируется при снижении тромбоцитов менее 100х109/л при исключении других причин тромбоцитопении.
Диагностические критерии постановки диагноза:
Жалобы
:
· повышенную кровоточивость из слизистых оболочек;
Анамнез:
· носовые, десневые кровотечения;
· меноррагии, метроррагии;
· кровоизлияния в склеру;
· кровоизлияния в головной мозг;
· гематурия;
· кровотечения из ЖКТ (кровавая рвота, мелена);
· геморрагические высыпания в виде петехий и экхимозов на коже.
Физикальное обследование:
Общий осмотр:
Характер кожного геморрагического синдрома:
· расположение и величина петехий и синяков;
· наличие геморрагий на слизистой полости рта, конъюнктивах;
· стекание крови по задней стенке глотки;
· аномалии строения лица (треугольное лицо, маленькие глаза, эпикант, мелкие черты лица) и конечностей (аномалии 1-го пальца кистей, шестипалость, синдактилия, клинодактилия);
Лабораторные исследования:
· ОАК с ручным подсчетом лейкоцитарной формулы и морфологии тромбоцитов - в гемограмме
отмечается изолированная тромбоцитопения - снижение тромбоцитов менее 100х10 9 /л без изменения показателей лейкоцитов и эритрограммы. В отдельных случаях может регистрироваться постгеморрагическая анемия, сдвиги в лейкограмме, связанные с сопутствующим инфекционным заболеванием, аллергией;
нет.
Диагностический алгоритм на амбулаторном уровне:

Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии:
Жалобы:
см. амбулаторный уровень.
Анамнез:
· длительность и характер кровоточивости;
· проведение вакцинации (особенно комбинированной вакцинации против кори, паротита и краснухи) за 2-3 недели до развития геморрагического синдрома;
· перенесенные (респираторной вирусной, краснухи, инфекционного мононуклеоза) за 2-3 недели до развития геморрагического синдрома;
· применение в течении последних 2-3 недель препараты (в частности гепарин);
· наличие болей в костях и потери в весе;
Физикальное обследование: см. амбулаторный уровень.
Лабораторные исследования:
· ОАК
с ручным подсчетом лейкоцитарной формулы и морфологии тромбоцитов - в гемограмме отмечается изолированная тромбоцитопения - снижение тромбоцитов менее 100х109/л без изменения показателей лейкоцитов и эритрограммы. В отдельных случаях может регистрироваться постгеморрагическая анемия, сдвиги в лейкограмме, связанные с сопутствующим инфекционным заболеванием, аллергией;
Инструментальные исследования: нет.
Диагностический алгоритм на стационарном уровне: нет.

Перечень основных диагностических мероприятий, проводимые на стационарном уровне:
· ОАК (подсчет тромбоцитов и ретикулоцитов в мазке);
· группа крови и резус фактор;
· биохимический анализ крови (белок, альбумин, АЛаТ, АСаТ, билирубин, креатинин, мочевина, декстроза);
· миелограмма: гиперплазия мегакариоцитарного ростка с появлением молодых генераций мегакаоцитов и повышенным содержанием их предшественников;
· длительность кровотечения по Сухареву;
· ОАМ;
· ИФА на маркеры вирусных гепатитов (HbsAg);
· ИФА на маркеры вирусных гепатитов HCV;
· ИФА на маркеры на ВИЧ.
Перечень дополнительных диагностических обследований, проводимые на стационарном уровне:
· биохимический анализ: ГГТП, электролиты;
· коагулограмма;
· ИФА на антитромботические антитела;
· иммунофенотипирование клеток периферической крови;
· иммунограмма;
· антифосфолипидные антитела;
· ПЦР на вирусные инфекции (вирусные гепатиты, цитомегаловирус, вирус простого герпеса, вирус Эпштейна-Барр, вирус Varicella/Zoster);
· эхокардиография;
· УЗИ органов брюшной полости (печени, селезенки, поджелудочной желеыа, желчного пузыря, лимфатических узлов, почки), средостения, забрюшинного пространства и малого таза - для исключения кровоизлияния во внутренние органы;
· компьютерная томография головного мозга: проводится при наличии подозрений на внутричерепное кровоизлияние - головная боль, рвота, парезы, нарушения сознания; для исключения ОНМК;
· УЗИ ОБП.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследование | Критерии исключения диагноза |
| TAR-синдром | Характеризуется патологией мегакариоцитов и тромбоцитов с их гипоплазией и дисфункцией, что приводит к кровотечениям | Сбор жалоб и анамнеза, физикальный метод обследования. | Характерны отсутствие лучевых костей, врожденная патология мегакариоцитов и тромбоцитов с их гипоплазией и дисфункцией, что приводит в кровотечениям. Дети болеют наиболее часто сопровождается с врожденными аномалиями органов (часто пороки сердца) |
| Апластическая анемия | В мазках крови тромбоцитопения изолированная часто глубокая до выявления единичных кровяных пластинок. | ОАК с подсчетом лейкоформулы, ретикулоцитов. Миелограмма, трепанобиопсия. | Аспират костного мозга беден ядросодержащими элементами. Снижено суммарное процентное содержание клеточных элементов. В гистологических препаратах трепанобиоптатов подвздошных костей аплазия костного мозга с замещением жировой ткани, исключает ИТП. Содержание железо нормально или повышено. |
| Миелодиспластический синдром | Геморрагический синдром | ОАК (с подсчетом лейкоформулы, ретикулоцитов).Миелограмма, трепанобиопсия. | Для МДС характерны признаки диспоэза, избыток бластов в костном мозге, хромосомные аберрации, что исключает ИТП |
| Гематобластозы | Панцитопения, геморрагический синдром | ОАК (с подсчетом лейкоформулы, ретикулоцитов). Миелограмма. | Результаты проточной цитометрии, иммуногистохимических, гистологических исследовании костного мозга исключает ИТП. |
| Пароксизмальная ночная гемоглобинурия | Геморрагический синдром |
ОАК; Биохимический анализ крови; Коагулограмма; ОАМ; ИФТ на ПНГ. |
Для ПНГ характерны гемосидеринурия, гемоглобинурия, повышение уровней билирубина, ЛДГ, снижение либо отсутствие гаптоглобина. Кровоточивость редко наблюдается, типична гиперкоагуляция (активация индукторов агрегации). Исключается при отсутствии ПНГ клона по результатам ИФТ. |
| Мегалобластные анемии. | тромбоцитопения |
ОАК + морфология периферической крови; Миелограмма; Биохимический анализ крови (уровня цианкобаламин и фолиевой кислоты). |
Косвенными признаками, характерными для мегалобластных анемий являются повышение среднего содержания гемоглобина в эритроцитах, повышение среднего объема эритроцитов, мегалобластный тип кроветворения по данным миелограммы. В отличие от ИТП при мегалобластных анемиях несмотря на тромбоцитопению отсутствует геморрагический синдром. |
| Тромботическая тромбоцитопеническая пурпура. | Геморрагический синдром |
ОАК; УЗИ ОБП; Оценка неврологического статуса; Рентген суставов. |
Исключается на основании неврологической симптоматики, образованием множественных тромбов, суставного синдрома, часто увеличением печени и селезенки. |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Губка гемостатическая |
| Азитромицин (Azithromycin) |
| Алемтузумаб (Alemtuzumab) |
| Амоксициллин (Amoxicillin) |
| Ацикловир (Acyclovir) |
| Дексаметазон (Dexamethasone) |
| Иммуноглобулин G человеческий нормальный (Immunoglobulin G human normal) |
| Каптоприл (Captopril) |
| Клавулановая кислота (Clavulanic acid) |
| Колекальциферол (Kolekaltsiferol) |
| Концентрат тромбоцитов (КТ) |
| Микофеноловая кислота (Микофенолата мофетил) (Mycophenolic acid (Mycophenolate mofetil)) |
| Омепразол (Omeprazole) |
| Панкреатин (Pancreatin) |
| Парацетамол (Paracetamol) |
| Пиперациллин (Piperacillin) |
| Преднизолон (Prednisolone) |
| Ритуксимаб (Rituximab) |
| Тазобактам (Tazobactam) |
| Транексамовая кислота (Tranexamic acid) |
| Тромбин (Trombinum) |
| Флуконазол (Fluconazole) |
| Цефтазидим (Ceftazidime) |
| Циклоспорин (Cyclosporine) |
| Циклофосфамид (Cyclophosphamide) |
| Элтромбопаг (Eltrombopag) |
| Этамзилат (Etamsylate) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
нет.
− Немедикаментозное лечение:
нет.
− Медикаментозное лечение:
нет.
Алгоритм действий при неотложных ситуациях:
· консультация онкогематолога - при подозрении на гематобластозы;
· консультация гинеколога - при метроррагиях, меноррагиях;
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза заболевания;
· физикальное обследование.
Медикаментозное лечение:
· симптоматическая терапия,
согласно ИВБДВ - руководство ВОЗ по ведению наиболее распространенных заболеваний в стационарах первичного уровня, адаптированное к условиям РК .
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
При иммунных тромбоцитопениях тактика лечения начинается с назначения гормонального препарата (преднизолона). При благоприятном ответе на лечение количество тромбоцитов увеличивается (обычно на 7-10 день) и держится на высоком уровне даже после отмены препарата. Если ремиссия не наступила, назначается иммунотерапия - внутривенный иммуноглобулин. Если не удалось вывести пациента в ремиссию при помощи медикаментозной терапии в течение 6 месяцев, рекомендуется спленэктомия. При тяжелом течении заболевания спленэктомию может быть проведена в более ранее сроки.
Для принятия решения в тактике лечения, международной группой экспертов разработана шкала кровоточивости и рекомендации по подходу
к терапии
:
| Кровоточивость/качество жизни | Лечебный подход |
|
Степень 1.
Минорная кровоточивость, <100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
Наблюдение |
|
Степень 2.
Легкая кровоточивость. Множественные петехии > 100; и/или > 5 крупных синяков (>3 см в диаметре); отсутствие кровоточивости слизистых |
Наблюдение или, у некоторых пациентов мембраностабилизирующая терапия |
|
Степень 3.
Умеренная кровоточивость. Наличие кровоточивости слизистых, «опасный» стиль жизни |
Консультация гематолога |
|
Степень 4.
Кровоточивость слизистых или подозрения на внутреннее кровотечение |
Лечение всех пациентов в условиях стационара |
Немедикаментозное лечение:
Режим: II.III;
Диета: № 11.
Медикаментозное лечение
Лечение в зависимости от степени тяжести:
Использование стандартной дозы преднизолона в течение максимум 14 дней/повышенной в течение 4-х дней
Препараты первой линии терапии ИТП
:
| Препараты | Доза | Длительность терапии |
УД,
ссылка |
| Преднизолон | 0.25 мг/кг | 21 дней | Grade А |
| 2 мг/кг | 14 дней с постепенной отменой | ||
| 60мг/м 2 | 21 дней | ||
| 4мг/кг | 7 дней с постепенной отменой | ||
| 4мг/кг | 4 дня | ||
| Метилпреднизолон | 30 или 50мг/кг | 7 дней | Grade А |
| 20-30мг/кг | 2 - 7 дня | ||
| 30мг/кг | 3 дня | ||
| ВВИГ | 0.8-1 г/кг | 1-2 дня | Grade А |
| 0.25 г/кг | Однократно | ||
| 0.4 г/кг | 5 дней | ||
| Anti-D | 25мкг/кг | 2 дня | Grade А |
| 50-60мкг/кг | Однократно | ||
| 75мкг/кг | Однократно | ||
| Дексаметазон | 20 - 40 мг/кг/день | в течение 4 дней подряд (каждый месяц, 6 циклов) | Grade А |
Персистирующая и хроническая ИТП:
· схемы глюкокортикоидной терапии: высокие дозы метилпреднизолона в/в 30 мг/кг х 3 дня, далее 20 мг/кг х 4 дня;
· ВВИТ могут использоваться и при хИТП, перед оперативными вмешательствами, удалением зубов/в случае травмы. Режимы применения ВВИТ при хИТП идентичны таковым при впервые возникшей ИТП;
· рекомендуемая доза ВВИТ 0,8-1,0 г/кг массы тела с последующим повторным введением в пределах 48 часов, если после первого введения уровень тромбоцитов не выше 20 х 109/л .
Медикаментозная терапия второй линии:
Ритуксимаб
(УД-B):
· разовая доза: 375 мг/м 2 /нед, длительность курса: 4 недели (всего 4 введения);
Показания
:
· не ответившие на высокие дозы дексаметазона;
· при наличии противопоказаний к спленэктомии;
· рецидивирующее и рефрактерное течение ИТП.
Циклоспорин А:
· 2,5 - 3 мг/кг/сут. В комбинации с Преднизолоном (УД-B)
Циклофосфамид
: 200мг/м 2 1 раз в день;
Показания
:
· у пациентов резистентных к гормонтерапии и/или после спленэктомии;
· вторичная ИТП .
Микофенолат мофетин:
20-40мг/кг, длительность курса 30 дней.
Показания
:
· некоторым пациентам с антипролиферативной и иммуносупресивной целью.
Медикаментозная терапия третьей линии:
Агонисты ТРО-рецепторов
(УД-А):
· Элтромбопаг 25-75 мг внутрь 1-10мг/кг/нед.
Алемтузумаб*:
· альтернативная терапия для хИТП и рефрактерной ИТП.NB! используется на фоне сопроводительной терапии (антибактериальной, противогрибковой, противовирусной).
Перечень основных лекарственных средств:
| МНН препарата | Форма выпуска |
УД,
ссылка |
| Иммуносупрессивные препараты | ||
| дексаметазон |
таблетки по 0,5 мг раствор 4мг/2 мл |
УД В |
| преднизолон | таблетки по 5 мг | УД А |
| для в/в введения 10% 2 гр/20 мл | УД А | |
| иммуноглобулин человеческий Ig G | для в/в введения 10% 5 гр/50 мл | УД А |
| циклофосфамид | порошок для приготовления раствора для в/в введения 500 мг | УД С |
| микофенолат мофетил | капсулы по 250 и 500 мг | УД С |
| ритуксимаб |
флаконы 10 мл/100 мг флаконы 50 мл/500 мг |
УД В |
| циклоспорин А | капсулы по 25 мг, 50 мг, 100 мг | УД В |
| Элтромбопаг | таблетки 31,9 мг и 63,8 мг | УД А |
| Алемтузимаб (после регистрациив РК) | раствор для инфузий 1мл | УД А |
| Противогрибковые препараты (по показаниям) | ||
| флуконазол | раствор для в/в инъекций, 50 мл, 2мг/мл, капсулы 150 мг | УД В |
| Антимикробные препараты применяется для профилактики развития гнойно - септических осложнений, а также после определения чувствительности к антибиотикам | ||
|
азитромицин или |
таблетка/капсула, 500 мг, порошок лиофилизированный для приготовления раствора для в/в инфузий, 500 мг; | УД В |
|
пиперациллин/тазобактам или |
порошок для приготовления инъекционного раствора для в/в введения 4,5 гр | УД В |
|
цефтазидим или |
порошок для приготовления инъекционного раствора для в/в введения 1000 мг | УД В |
| амоксоциллин + клавулановая кислота |
таблетка, покрытая пленочной оболочкой, 500 мг/125 мг, порошок для приготовления суспензии для приема внутрь 135 мг/5мл, порошок для приготовления раствора для в/в и в/м введения 600 мг. |
УД В |
| Противовирусные (по показаниям, в случаях присоединения инфекции) | ||
| ацикловир | крем для наружного применения 5%-5,0, таблетка 200 мг, порошок для приготовления раствора для инфузий 250 мг; | УД С |
| Лекарственные средства, влияющие на свертывающую систему крови | ||
| фибриноген+тромбин | губка гемостатическая, размер 7*5*1, 8*3; | УД В |
Перечень дополнительных лекарственных средств :
| МНН препарата |
Путь введения
|
УД, ссылка |
| омепразол (профилактика противоязвенной терапии) | для приема внутрь 20мг | УД В |
| панкреатин (при гастрите, улучшает процесс пищеварения при гормонотерапии) | 10000 МЕ | УД В |
| каптоприл (при повышении АД) | таблетка для приёма внутрь 12,5 мг | УД В |
| парацетамол (жаропонижающее) | таблетка для приема внутрь 200 мг | УД В |
| этамзилат натрия (при кровотечениях) |
для приема внутрь для в/в введения 2 мл |
УД В |
| колекальциферол (при гипокальциемии) | таблетки по 500 мг | УД В |
Применение трансфузий тромбоконцентрата:
Показания:
· наличии жизнеугрожающего кровотечения.
Трансфузии тромбоконцентрата всегда должны дополнять специфическую терапию ИТП (ВВИГ или/и глюкокортикоиды) и не должны применяться в качестве монотерапии. Если тяжесть кровоточивости при ИТП такова, что требует трансфузии тромбоконцентрата, рекомендуется дробное переливание - каждые от 6-8 часов. В особо тяжелых случаях применяются «гиперфракционные» трансфузии малыми дозами тромбоконцентрата: по 1-2 дозы (0,7-1,4х10 11) каждые два часа. В качестве дополнительной гемостатической терапии применяют этамзилат, антифибринолитические препараты.
NB! При почечных кровотечениях введение ингибиторов фибринолиза противопоказано.
Хирургическое вмешательство:
Спленэктомия
(УД-B)
Показания для проведения вмешательства:
· рецидивирующее, тяжелое течение болезни более 6 месяцев;
· пациенты старше 6 лет после предварительной вакцинации Haemophilus influenzae типа b + S.pneumoniae + N.Meningitidis.
Противопоказания для проведения вмешательства
:
· дети младше 6 лет;
· первичные ИТП.
Другие виды лечения
: нет.
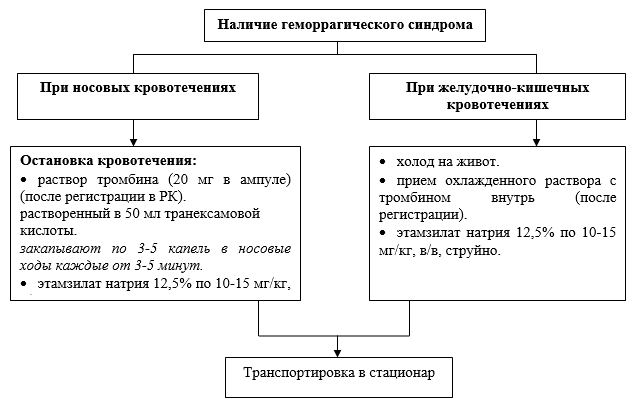
Вспомогательная гемостатическая терапия:
· этамзилат натрия 12.5% в дозе 10-15мг/кг;
· парааминобензойная кислота- транексамовая кислота: в возрасте старше 12 лет в дозе 20-25мг/кг.
Показания для консультации специалистов:
· консультация инфекциониста - при подозрении на инфекционный процесс;
· консультация эндокринолога - при развитии эндокринных нарушений на фоне лечения;
· консультация акушер-гинеколога - при беременности, метроррагии, меноррагии, при назначении комбинированных оральных контрацептивов;
· консультация других узких специалистов - по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· отсутствие/нарушение сознания (оценка по шкале Глазго); приложение №1
· острая сердечно-сосудистая недостаточность (ЧСС менее 60, или более 200 в минуту);
· острое нарушения дыхания (ДН 2 - 3 степени, ЧД более 50, снижение сатурации менее 88 %, необходимость проведения ИВЛ);
· острое нарушение кровообращения (шоковые состояния);
· АД систолическое, менее 60/более 180 (требующие постоянного введения вазоактивных препаратов);
· нарушение обмена веществ критические (электролитного, водного, белкового, КЩС, кетоацидоз);
· интенсивное наблюдение и интенсивная фармакотерапия, требующее постоянного мониторинга витальных функции;
· нарушение свертывающей и антисвертывающей систем крови.
Индикаторы эффективности лечения:
· через 4 недели от начала лечения повышение тромбоцитов выше 100х10 9 /л (75% пациентов с ИТП).
· после удаления селезёнки - повышение уровня тромбоцитов в периферической крови.
Дальнейшее ведение
Лабораторные исследования:
· ОАК с определением количества тромбоцитов и ручным подсчетом лейкоцитарной формулы (обязательным) проводится 1 раз в месяц на первом году наблюдения. Далее в зависимости от клинического состояния и стабильности гематологической картины;
· биохимический анализ крови в динамике проводится при наличии показаний;
· серологическое исследование маркеров ВИЧ, гепатитов В и С, проводятся через 3 месяца после выписки из стационара и через 3 месяца от каждой трансфузии препаратов крови.
Условие передачи пациента по месту жительства:
· педиатр (детский гематолог) по месту жительства руководствуется рекомендациями, данными специалистами стационара;
· частота осмотра пациента с ИТП составляет 1 раз в 2-4 недели в первые 3 месяца лечения, далее в зависимости от клинического состояния и гематологической динамики, но не реже 1 раза в 2 месяца.
Инструментальные исследования
проводятся при наличии клинических показаний.
Госпитализация
Показания для плановой госпитализации
:
Показания для экстренной госпитализации
:
· снижение уровня тромбоцитов в ОАК <50х10 9 /л.
· наличие геморрагического синдрома (кровотечения из слизистых носоглотки, ротовой полости, желудочно-кишечное кровотечение, маточное кровотечение).
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Детская гематология, 2015. Под редакцией А.Г.Румянцева, А.А.Масчана, Е.В.Жуковской. Москва. Издательская группа «ГЭОТАР-Медиа» 2015г. С – 656, С-251, таблица 6. 2) The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia Cindy Neunert, Wendy Lim, Mark Crowther, Alan Cohen, Lawrence Solberg, Jr and Mark A. Crowther2011; 16:4198-4204 3) Standardization of ITP, Sept 2006 IMBACH. 4) Оказание неотложной помощи, 2005. Алгоритм действий при неотложных ситуациях: согласно ИВБДВ – руководство ВОЗ по ведению наиболее распространенных заболеваний в стационарах первичного уровня, адаптированное к условиям РК (ВОЗ 2012 г.). 5) ESH. The Handbook «Immune thrombocytopenia» 2011. 6) Tarantino & Buchanan, Hematol Oncol Clin North Am, 2004, 18:1301-1314. 7) Guidelines for the adminis parenteral nutritrion Canada 2010. 8) SIGN 104. Antibiotic prophylaxis in surgery.2014.
Информация
Сокращения, используемые в протоколе
| АГ | артериальная гипертензия; |
| АД | артериальное давление; |
| АЛаТ | аланинаминотрансфераза |
| АСа Т | аспартатаминотрансфераза |
| в/в | внутривенно |
| в/м | внутримышечно |
| ВВИД | внутривенная высокодозная иммуноглобулинтерапия |
| ВИЧ | вирус иммунодефицита человека; |
| ГГТП | гаммаглютамилтранспептидаза; |
| ИВБДВ | интегрированное ведение болезней детского возраста |
| ИВЛ | искусственная вентиляция легких |
| ИТП | имунная тпромбоцитопения |
| ИФА | иммуноферментный анализ; |
| ИФТ | иммунофенотипирование; |
| КТ | компьютерная томография; |
| КЩС | кислотно-щелочное состояние |
| ЛДГ | лактатдегидрогеназа; |
| ЛПУ | лечебно-профилактическое учреждение |
| МДС | миелодиспластический синдром; |
| МЕ | международных единиц |
| ММФ | микофенолат мофетин |
| МРТ | магнитно-резонансная томография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи; |
|
ОМЛ ПНГ |
острый миелобластный лейкоз; пароксизмальная ночная гемоглобинурия; |
| ОНМК | острое нарушение мозгового кровообращения |
| ПЦР | полимеразная цепная реакция; |
| СОЭ | - скорость оседания эритроцитов; |
| ТГСК | трансплантация гемопоэтических стволовых клеток |
| УЗДГ | ультразвуковая доплерография |
| ФГДС | фибро-гастро-дуаденоскопия |
| хИТП | хроническая имунная тромбоцитопения |
| ЦМВ | цитомегаловирус |
| ЧД | частота дыхания; |
| ЧСС | частота сердечных сокращений; |
| ЭКГ | электрокардиография; |
| ЭхоКГ | эхокардиография; |
| Ig | иммуноглобулин |
Список разработчиков протокола с указанием квалификационных данных:
1) Омарова Гульнара Ербосыновна - детский врач гематолог/онколог, Филиал Корпоративного Фонда «UMC», «Национальный научный центр материнства и детства», г.Астана.
2) Тастанбекова Венера Булатовна - детский врач гематолог/онколог, Филиал Корпоративного Фонда «UMC», «Национальный научный центр материнства и детства», г. Астана.
3) Умирбекова Балжан Болатовна - детский врач гематолог/онколог, Филиал Корпоративного Фонда «UMC», «Национальный научный центр материнства и детства», г.Астана.
4) Омарова Кулян Омаровна - доктор медицинских наук, профессор, РГКП «Национальный центр педиатрии и детской хирургии», г. Алматы.
5) Манжуова Ляззат Нурпапаевна - кандидат медицинских наук, заведующий отделением онкологии №1, РГКП «Национальный центр педиатрии и детской хирургии», г. Алматы.
6) Калиева Мира Маратовна - кандидат медицинских наук, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.
Указание на отсутствие конфликтов: нет.
Список рецензентов: Кемайкин Вадим Матвеевич - врач гематолог высшей квалификационной категории, кандидат медицинских наук, главный внештатный гематолог, онкогематолог Министерства здравоохранения и социального развития Республики Казахстан.
Приложение 1

Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» - у больного возникает только кожный геморрагический синдром; «влажный» - кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры - кровоизлияния в кожу, слизистые оболочки и кровотечения. Отсутствие этих признаков вызывает сомнение в правильности диагноза.
Кожный геморрагический синдром возникает у 100% больных. Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при тромбоцитопенической пурпуре следующие.
-Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
-Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
-Полихромность кожных геморрагии (окраска от багровой до сине-зеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением гемоглобина через промежуточные стадии распада в билирубин.
-Асимметрия (нет излюбленной локализации) геморрагических элементов.
-Безболезненность.
Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно.
Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры - кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения.
Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца - систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз тромбоцитопенической пурпуры.
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клинико-гематологическая ремиссия.
Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
Клинико-гематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.





